

È la parte anteriore trasparente dell'occhio.
È una struttura estremamente delicata:
ha uno spessore inferiore a ½ millimetro,
è esposta a traumi ed infezioni,
la sua trasparenza dipende dalla funzionalità di un singolo strato di cellule, che rivestono la sua superficie interna (endotelio corneale), e non sono in grado di rigenerarsi.
Dalla perfetta trasparenza, e dalla precisa curvatura della cornea, dipendono la gran parte della capacità dell'occhio di focalizzare le immagini sulla retina.

Questo schema evidenzia, all'interno della linea rossa, la cornea vista anteriormente ed in una sezione dell'occhio.
Ci sono molte condizioni che possono provocare una grave compromissione della curvatura o della trasparenza della cornea.
Spesso chi ne è affetto è giovane e nel pieno della propria attività scolastica o lavorativa.
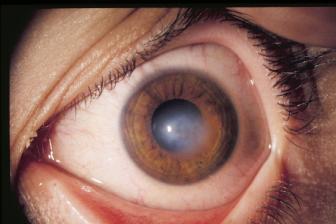
Un caso in cui può essere indicato un trapianto di cornea.
Purtroppo spesso non esistono dei trattamenti medici in grado di ripristinare delle buone condizioni corneali, e di permettere una soddisfacente qualità visiva, e l'unica soluzione possibile è l'esecuzione di un trapianto corneale.
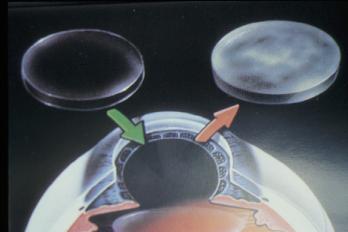
Un disegno che illustra un trapianto corneale:
La parte centrale della cornea opaca viene sostituita con un lembo trasparente proveniente da un donatore.
L'assenza di vasi sanguigni sul tessuto da trapiantare riduce molto i problemi di compatibilità, di rigetto, ed il rischio di trasmissione di infezioni da parte del donatore.
Per eseguire l'intervento è necessario disporre di una cornea sana di un donatore deceduto.
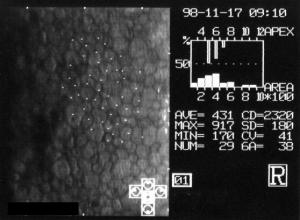
Valutazione dello strato endoteliale della cornea:
Uno degli elementi più critici per il giudizio di idoneità del tessuto da trapiantare.
Le cornee generalmente vengono raccolte, selezionate, certificate, e messe a disposizione dei chirurghi, da parte delle "banche degli occhi".
Questo consente di disporre di tessuti di qualità garantita, di poter fronteggiare le emergenze, e di rendere "programmabili" gli interventi di cheratoplastica.
Viene eseguito con l'ausilio del microscopio operatorio, ed utilizzando dei "trapani" meccanizzati di precisione, che consentono di eseguire dei tagli estremamente regolari, e di dimensioni precise, sia sulla cornea del ricevente, sia su quella del donatore.
Il tessuto viene fissato con delle suture non riassorbilili del diametro di circa 2 centesimi di millimetro.
L'intervento dura da 30 minuti ad un'ora e mezza.
Può essere eseguito con un'anestesia generale o in anestesia locale.
Negli ultimi anni, con lo sviluppo e la messa a punto di microcheratomi, laser ad eccimeri, femto-laser, e sistemi di iniezione di dispositivi endoculari, sono state perfezionate ed introdotte una serie di metodiche alternative al trapianto perforante.
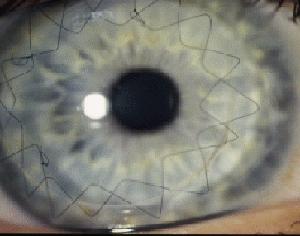
L'aspetto postoperatorio di un trapianto di cornea con la sutura in sede.
Generalmente il ricovero in ospedale viene effettuato il giorno prima dell'intervento, e la degenza è di 2-3 giorni.
È possibile anche un ricovero giornaliero (day surgery) in alcuni centri, quando la complessità del caso clinico lo consente.
Generalmente il bendaggio viene rimosso il giorno successivo all'intervento.
Solitamente all'inizio è presente una certa difficoltà ad aprire gli occhi, per scarsa tolleranza alla luce, per la presenza di una modesta dolenzia, e per una lacrimazione più abbondante del normale.
Questi disturbi si riducono progressivamente fino a scomparire nel giro di pochi giorni.
Nella maggior parte dei casi in cui viene eseguito il trapianto di cornea (cheratocono, cheratopatia bollosa, distrofie ereditarie), il rischio di rigetto è molto basso.
Anche nei casi in cui si verifica, la terapia farmacologica generalmente risulta efficace.
Il rischio di rigetto raggiunge il livello massimo dopo circa 1 mese, e si riduce progressivamente entro il primo anno.
Nei casi in cui il rigetto abbia provocato un'opacizzazione della cornea trapiantata, è possibile ripetere l'intervento.
I sintomi iniziali del rigetto sono molto lievi.
Si possono verificare un ofuscamento visivo, lieve fotofobia (ridotta tolleranza alla luce), ed un leggero arrossamento dell'occhio.
Il rischio di rigetto aumenta quando l'occhio si infiamma; è opportuno evitare quelle situazioni che favoriscono l'arrossamento: ambienti fumosi, vento, polvere, sostanze irritanti, cloro della piscina, ecc.
Se i disturbi compaiono all'improvviso, persistono o si aggravano col passare dei giorni, è opportuno rivolgersi prontamente ad un'oculista.
L'efficacia della terapia e le probabilità di evitare danni al tessuto trapiantato dipendono dalla tempestività del trattamento.
La sutura può essere lasciata in sede anche per diversi anni se non genera problemi.
Normalmente non viene rimossa prima che sia passato un anno dall'intervento.
La sutura consente di controllare gli astigmatismi postoperatori che possono essere elevati, e si modificano durante la guarigione. Per questa ragione talvolta può essere indicato aggiungere o rimuovere dei singoli punti, o ridistribuire la tensione delle suture già esistenti.
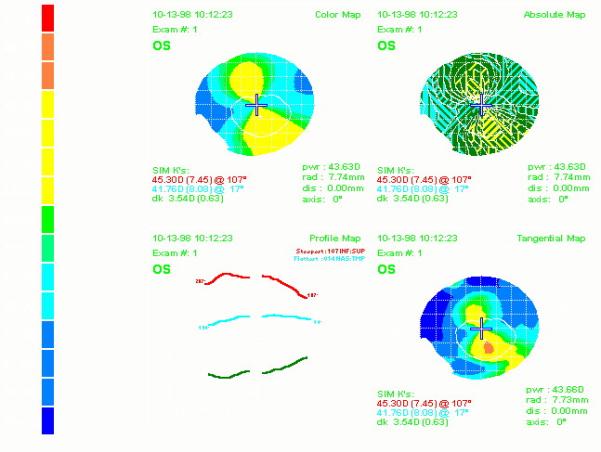
Gli astigmatismi corneali possono essere studiati con precisione con i topografi corneali computerizzati:
È riportata la rappresentazione dei risultati di un esame.
La rimozione della sutura viene eseguita ambulatorialmente, non è dolorosa, e richiede la semplice somministrazione di un collirio anestetico.
Generalmente viene applicato un bendaggio fino al giorno successivo.
Al ritorno a casa si possono riprendere le normali attività domestiche come guardare la televisione e leggere, svolgere piccole faccende, portare la borsa, ed uscire di casa.
Finché non si consolida la ferita, è opportuno evitare di esercitare pressioni sull'occhio operato, eviare lo sporco, lavarsi le mani prima di instillare i colliri, evitare luoghi polverosi.
Durante la notte, può essere utile proteggere l'occhio da traumi accidentali con un guscio di plastica o di metallo, ed indossare occhiali protettivi per prevenire l'irritazione provocata dal vento, il sole, e la polvere.
Già dalla dimissione è possibile lavarsi il viso, i capelli, e fare la doccia.
Nelle prime settimane bisogna evitare di far entrare l'acqua nell'occhio per ridurre il rischio di infezioni.
I tempi possono essere molto variabili.
Si deve considerare anche la vista dell'occhio non operato.
La visione monoculare (con un solo occhio) riduce la capacità di percezione della profondità e delle distanze.
Nei primi mesi dopo l'intervento spesso sono presenti degli astigmatismi elevati e che si modificano nel tempo.
Quando si ricomincia a guidare bisogna essere molto prudenti.
La ripresa del lavoro è condizionata dal tipo di attività che si svolge.
Il lavoro Il lavoro in ufficio può essere ripreso prima di un lavoro che comporta sforzi fisici pesanti, od il contatto con polvere e sporcizia.
Normalmente si consiglia una convalescenza variabile da 1 a 2 mesi, ma molto dipende dal recupero individuale.
L'oculista che esegue i controlli postoperatori consiglierà i singoli pazienti in base alle condizioni individuali.
L'attività sportiva può essere gradualmente ripresa dopo il primo mese.
Non ci sono problemi per la corsa, la bicicletta, e l'atletica sportiva.
Bisogna fare molta attenzione per gli sport che comportano il rischio di traumi per l'occhio, come il tennis, il calcio, la pallavolo, la pallacanestro, ecc. In queste situazioni è possibile proteggere gli occhi con degli occhiali avvolgenti in policarbonato appositamente realizzati.

Un paio di occhiali protettivi in policarbonato per evitare traumi nello sport.
I trapianti di cornea sono in grado di risolvere delle situazioni oculari e sociali molto compromesse.
Se ben eseguiti, sono di grande soddisfazione per il paziente e per il chirurgo.
Per realizzarli non bastano le migliori attrezzature, e reparti ospedalieri ben organizzati, non bastano medici preparati e disponibili.
I trapianti di cornea sono ancora condizionati dalla disponibilità di tessuti da trapiantare.
Tutte le persone sono potenziali donatori.
Non ci sono limiti d'età, e sono idonee anche le persone affette da miopia o cataratta.
Le controindicazioni al prelievo sono molto limitate.
Non esistono incompatibilità immunologiche tra donatore e ricevente (tessuto non vascolarizzato).
Tutti i medici che constatano un decesso dovrebbero informare il centro di riferimento per i prelievi di cornea.
Il prelievo viene effettuato da un paziente deceduto, dopo aver ottenuto il consenso scritto dei familiari .
Può essere eseguito anche a distanza di ore dal decesso (fino a 12).
Le procedure di prelievo non richiedono la disponibilità di una sala operatoria, e richiedono circa 30 minuti.
Viene prelevata solo una piccola parte (simile ad una lente a contatto) della superficie dell'occhio.
La salma non viene deturpata nel suo aspetto.
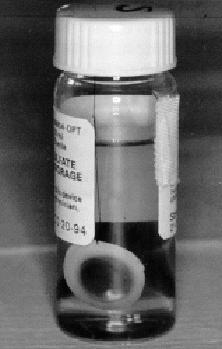
Una cornea appena prelevata ed immersa nel liquido di conservazione.
A concludere questa pagina vorrei riportare una slogan della Banca degli Occhi di Barcellona (una delle maggiori in Europa):
Abre los ojos de un ciego quando los tuyos se cierren. |
Di fronte ad un cieco puoi chiudere gli occhi... oppure donarglieli. |