

Carcinoma, sarcoma, mesotelioma, osteoma, adenoma, angioma, epitelioma, teratoma, mixoma...
Tutti sanno che questi termini indicano patologie gravi, caratterizzate da masse espansive e spesso di natura neoplastica.
Fortunatamente il glaucoma, a dispetto di quanto potrebbe far pensare il suo nome, non è un tumore.
I glaucomi sono un gruppo molto diversificato di malattie oculari, accomunate dalla presenza di un danno cronico e progressivo del nervo ottico, con alterazioni caratteristiche dell'aspetto della testa del nervo ottico, dello strato delle fibre nervose retiniche, anche in assenza di altre malattie oculari
Sono malattie importanti poiché possono provocare lesioni non reversibili.
Sono spesso asintomatici o scarsamente sintomatici, e per questo talvolta vengono diagnosticati e trattati solo tardivamente.
I meccanismi attraverso i quali si sviluppa un glaucoma, sono ancora in parte sconosciuti, ma sono stati individuati numerosi fattori di rischio, che si associano alla malattia:
"Ho la pressione arteriosa elevata, ed il medico di base mi ha consigliato una visita oculistica.
Posso avere un glaucoma?"
Questa è una domanda che viene rivolta con una certa frequenza ai medici degli ambulatori oculistici.
L'influenza dell'ipertensione arteriosa nella genesi dei glaucomi è ancora in fase di studio, e molto controversa,
ma non è stata ancora documentata alcuna relazione tra la pressione arteriosa e quella oculare.
Per i pazienti ipertesi viene chiesta una visita oculistica, perchè con l'esame del fondo oculare è possibile
evidenziare le lesioni provocate dall'ipertensione arteriosa ai vasi sanguigni.
La pressione dell'occhio dipende dalla quantità di liquido (umore acqueo) che viene prodotta all'interno dell'occhio,
e la facilità (o la resistenza) che questo liquido incontra a fuoriuscire.
L'aumento della pressione è generalmente provocato da un aumento delle resistenze alla fuoriuscita di questo liquido
attraverso il trabecolato corneo-sclerale.
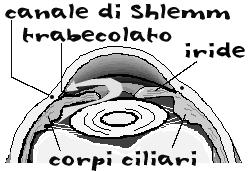
L'umore acqueo viene prodotto dietro l'iride dai corpi ciliari, attraversa il forame pupillare per raggiungere la camera anteriore, e fuoriesce filtrando attraverso il trabecolato corneo-sclerale, e raggiungendo dapprima il canale di Shlemm, e poi la circolazione sanguigna.
I glaucomi sono un gruppo di malattie estremamente estremamente diversificate, che vengono classificate in base alle caratteristiche anatomiche dell'occhio colpito, ed in base ai meccanismi che provocano la malattia.
Rappresentano le forme di glaucoma più numerose.
Nel glaucoma primario ad angolo aperto (chiamato anche glaucoma cronico semplice) la causa dell'aumento di pressione non è identificabile.
Nei glaucomi secondari ad angolo aperto è riconoscibile una causa che provaoca la malattia.
Nei glaucomi pseudoesfoliativi, da dispersione di pigmento, e da silicone, il trabecolato viene intasato e reso non funzionante,
da materiali di diversa origine.
Nel glaucoma neovascolare si forma un tessuto vascolarizzato che va a copirire ed a compromettere la funzione del tarbecolato.
I glaucomi postraumatici sono conseguenti a processi cicatriziali in corrispondenza della dadice dell'iride e dell'angolo iridocorneale
Il glaucoma congenito (detto anche buftalmo) generalmente consegue ad una malformazione embriologica dell'angolo iridocorneale.
È una forma abbastanza rara, ma può avere manifestazioni acute e violente che compromettono gravemente le strutture oculari.
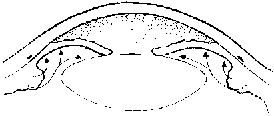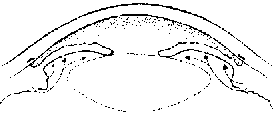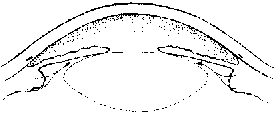
In un occhio anatomicamente predisposto,
se, per una qualche ragione, l'umore acqueo non riesce ad attraversare il forame pupillare,
spinge in avanti l'iride che va ad occludere l'angolo iridocorneale impedendo il deflusso del liquido.
In questi casi la pressione dell'occhio può raggiungere valori elevatissimi (l'occhio diventa duro come un sasso), accompagnati da intenso dolore, arrossamento, nausea, annebbiamento visivo, e grave ischemia (da compromissione della circolazione sanguigna) dei tessuti interni dell'occhio.
La maggior parte dei glaucomi cronici sono del tutto asintomatici nelle fasi iniziali.
Nelle fasi più avanzate si possono verificare frequenti episodi di lieve cefalea, soprattutto al mattino, difficoltà nella visione,
riduzione della visione periferica.
Nei glaucomi acuti ad angolo stretto, i disturbi possono comparire improvvisamente con intenso dolore oculare e sopraccigliare
monolaterale, visione annebbiata, visione di aloni iridescenti attoro alle sorgenti luminose.
La perdita visiva è generalmente così lenta ed indolore che la maggior parte dei pazienti non si accorgono del danno se non tardivamente. Dopo ghe il graucoma ha compromesso la vista, non è possibile ripristinarla.
I sintomi riportati in precedenza, inoltre, possono essere provocati anche da molti altri problemi meno seri.
Nella maggio parte dei casi il glaucoma può essere riconosciuto esclusivamente con una vista oculistica ed eventualmente con alcuni test ambulatoriali.
La miglior difesa nei confronti del glaucoma è il suo riconoscimento e trattamento precoce.
Poiché la fraquenza della malattia aumenta sensibilmente oltre i 40 anni di età, dopo il superamento di questa età,
è opportuno sottoporsi periodicamente ad una visita oculistica da un oculista esperto.
Per riconoscere e valutare l'andamento nel tempo di un glaucoma non è necessario eseguire esami invasivi o comunque spiacevoli da sopportare.
L'esame più importante, e quello più frequente è la misura della pressione oculare (chiamata Tonometria).
L'apparecchio riconosciuto come standard per eseguire la misura è il tonometro ad applanazione di Goldmann.
Dopo una blanda anestesia della cornea con una goccia di collirio, vene delicatamente appoggiata la sonda del tonometro, utilizzando il microscopio normalmente impiegato dall'oculista per esaminare l'occhio.
In base alla forza necessaria ad appiattire una superficie corneale di dimnsioni standardizzate, si deduce la pressione dell'occhio.
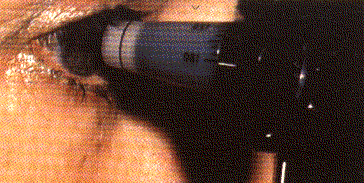
Misura della pressione oculare con tonometro ad applanazione di Goldmann.
La misura della pressione oculare serve sia per diagnosticare la malattia, ma anche per valutare l'effetto delle cure (che producono una riduzione della pressione oculare).
L'esame del fondo oculare consente di identificare l'escavazione della papilla ottica che si verifica nel glaucoma.
L'esame viene eseguito con un apparecchio chiamato oftalmoscopio, di cui esistono vari tipi, ma che, sostanzialmente è costituito da opportuni sistemi di illuminazione e di focalizzazione che sfruttano prismi, specchi, lenti e filtri di vario tipo.
Generalmente non è necessario alcun contatto con l'occhio da esaminare.
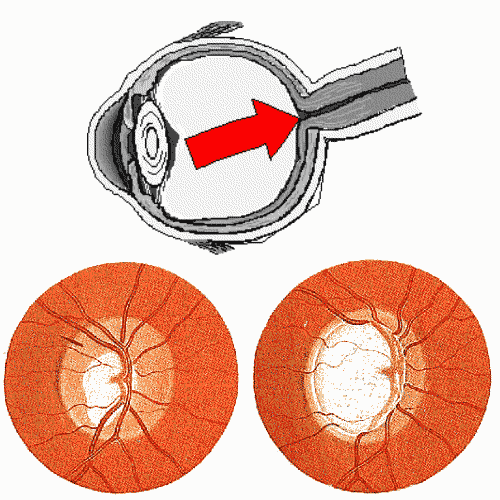
Il glaucoma danneggia la papilla del nervo ottico (indicata dalla freccia rossa nel diagramma con la sezione dell'occhio in alto).
Ecco come si presenta all'osservazione dell'oculista una papilla ottica con danno glaucomatoso iniziale (in basso a sinistra)
ed avanzato (in basso a destra).
La papilla ottica, o disco ottico, è il punto in cui in nervo ottico entra nell'occhio, e normalmente è ben visualizzabile all'esame oftalmoscopico (soprattutto dopo aver dilatato la pupilla con un collirio).
Si tratta in sostanza della parte terminale di un "canale" che nell'occhio normale è riempito completamente (o quasi) di fibre nervose.
Nei glaucomi si verifica una perdita di queste fibre nervose ed il canale risulta parzialmente o completamente svuotato del suo contenuto, ed assume quindi un aspetto escavato.
Per indicare l'entità del danno si utilizza il rapporto c/d (rapporto cup/disc), cioè il rapporto tra il diametro dell'escavazione ed il diametro totale del disco ottico. Un c/d=0,8 indica che 8/10 (80%) del diametro della papilla ottica è privo delle fibre nervose).
La papilla danneggiata dal glaucoma spesso ha un'escavazione di dimensioni maggiori in senso vertiale, è decentrata verso il margine laterale, può presentare delle irregolarità del margine, e talvolta si accompagna a delle emorragie "a fiamma".
In alcuni casi può essere utile eseguire anche una fotografia del fondo oculare che documenta con maggiore precisione la condizioni della papilla ottica, e consente di fare dei confronti accurati nel tempo.
L'esame del campo visivo serve a misurare la sensibilità luminosa dei singoli occhi nelle varie direzioni spaziali.
Documenta i danni funzionali prevocati dalla malattia.
Viene eseguito con sofisticati apparecchi (generalmente computerizati) che proiettano delle mire luminose su di una cupola posta di fronte al paziente esaminato.
I risurtati dell'esame possono essere presentati con una mappa in scala di grigi, con i valori numerici di sensibilità di ogni punto testato, oppure attraverso pochi indici statistici che riassumono sinteticamente le caratteristiche dell'occhio testato.
In questo modo è possibile eseguire dei confronti molto precisi in rapporto all'evoluzione nel tempo di eventuali danni generati dalla malattia.
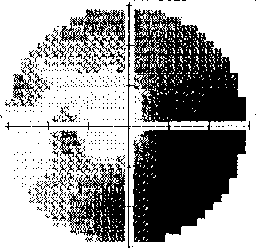
La stampa in scala di grigio del risultato di un esame computerizzato del campo visivo
le parti più scure indicano le zone con ridotta sensibilità luminosa.
In alcuni casi, per definire con maggiore precisione la diagnosi, o per valutare nel tempo l'andamento della malattia può essere indicato a ricorrere ad esami strumentali particolarmente sofisticati, e disponibili solo presso centri oculistici specializzati.
La pachimetria corneale centrale è la misura dello spessore della parte centrale della cornea.
È una misura che è sufficiente eseguire 1 sola volta.
È correlata al rischio di sviluppo di danni glaucomatosi del nervo ottico.
È un esame rapido ed indolore che viene eseguito normalmente con una piccola sonda ecografica appositamente realizzata.
La perimetria blu-giallo (chiamata anche SWAP: Short Wavelenght Automated Perimetry) è un esame computerizzato del campo visivo che viene eseguito su una cupola illuminata con una luce gialla, e mire luminose di colore blu.
È in grado di evidenziare deficit glaucomatosi più precocemente dell'esame trazizionale (stimoli bianchi su cupola bianca), e quindi può essere utile per una diagnosi precoce nei casi dubbi.
Purtroppo si tratta di un esame lungo, che richiede un'ottima capacità di collaborazione da parte dei pazienti. Inoltre c'è una grande variabilità delle misure quando l'esame viene ripetuto. Da ultimo i risultati vengono gravemente compromessi in presenza di una cataratta (anche non molto avanzata).
La perimetria a duplicazione di frequenza (chiamata anche FDT: Frequency Doubleing Test) è un altro esame simile al campo visivo che viene eseguito presentando in vari settori del campo visivo, degli stimoli costituiti da pattern di righe bianche e nere, più o meno larghe.
È un esame rapido, ed in grado di evidenziare deficit più precocemente dell'esame del campo visivo tradizionale.
Purtroppo è un po' grossolano, e dipende dall'abilità del paziente nell'eseguirlo.
L' NFA (Nerve Fiber Analyzer) è uno strumento che, sfruttando le proprietà di rifrangeza, e la capacità di polarizzare una luce proiettata nell'occhio, riesce a valutare con estrema precisione le fibre nervose di vari settori del nervo ottico.
Confrontando questi dati con quelli di riferimento memorizzati nello strumento, si può valutare se è presente un danno del nervo ottico, si può quantificare, e si possono evidenziare eventuali variazioni nel tempo.
Rispetto all'esame del campo visivo, è molto più rapido, e non dipende dalla capacità di collaborazione e di concentrazione del paziente esaminato.
L'HRT (Heiderberg Retinal Tomograph) esegue una valutazione tridimensionale degli spessori delle fibre nervose del nervo ottico.
Funziona sfruttando un raggio laser che esegue numerose scansioni a varie profondità nello spessore della retina. Riutilizzando i dati ottenuti sui vari piani ricostruisce una mappa tridimensionale. Le informazioni possono essere molto influenzate dalla corretta individuazione di un piano di riferimento rispetto al quale vengono calcolati gli spessori.
Ha le stesse indicazioni e gli stessi vantaggi dell'NFA nei confronti dell'esame del campo visivo.
Uno dei problemi principali nel trattamento dei glaucomi e la compliance del paziente, cioè il suo coinvolgimento e la sua collaborazione.
Infatti, come accennato più sopra, la maggior parte dei glaucomi sono completamente asintomatici.
I pazienti, pertanto, sono poco motivati ad assumere delle terapie (che generalmente durano per tutta la vita) di cui non vedono dei benefici immediati, ma soltanto i disagi (per quanto possano essere ridotti).
In questi casi però, quando il paziente percepisce dei disturbi visivi, spesso è troppo tardi per rimediare.
Il trattamento dei glaucomi si avvale di numerosissime opzioni che vanno selezionate con accortezza cercando di sfruttare per gradi i trattamenti meno invasivi e più sicuri.
L'obiettivo primario dei trattamenti è quello di ridurre la pressione oculare che poiché finora è l'unico elemento che ha dimostrato sperimentalmente di essere efficace nel prevenire la progressione dei danni.
Il valore pressorio che ci si prefigge di raggiungere va stabilito in base ai dati clinici (pressione target).
Va ricordato comunque che ad un aumento dei valori pressori aumenta la probabilità di sviluppare danni glaucomatosi.
Con una pressione superiore a 21 mmHg la probabilità di sviluppare un danno diventa molto elevata.
Recentemente sono stati proposti trattamenti farmacologici che dovrebbero favorire il metabolismo delle cellule nervose del nervo ottico, ma la loro efficacia non è ancora supportata da evidenze scientifiche sufficientemente solide.
Il primo provvedimento terapeutico nella maggior parte dei casi consiste in un trattamento farmacologico.
Si tratta generalmente di trattamenti con colliri che abbassano la pressione oculare con vari meccanismi. Possono ridurre la produzione dell'umore acqueo, oppure favorire il suo deflusso. Talvolta sono necessari farmaci che stringono la pupilla (miotici) e fanno contrarre i muscoli per la messaa fuoco (corpi ciliari).
In alcuni casi è necessario associare farmaci somministrati per via sistemica.
Purtroppo tutti i trattamenti, sia locali che generali, non sono privi di controindicazioni ed effetti collaterali, e talvolta non sono sufficienti a ridurre la pressione oculare ai livelli richiesti.
In questi casi è indicato passare ai trattamenti parachirurgici laser.
La trabeculoplastica argon laser (detta anche ALT: argon Laser Trabeculoplastica) è indicata nei glaucomi ad angolo aperto.
Una serie di impatti laser viene focalizzata precisamente sul trabecolato corneosclerale con un'apposita lente a contatto e sotto controllo microscopico.
Questo provoca delle "scottature" che "stirano" il tessuto di filtrazione dell'umore acqueo, favorendone il deflusso.
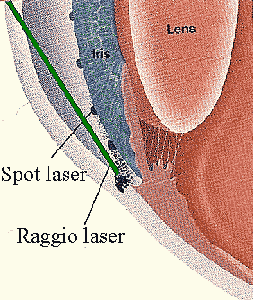
Con degli impatti laser nella zona del trabecolato è possibile migliorare la filtrazione dell'umore acqueo ed abbassare la pressione oculare.
Nei glaucomi da chiusura dell'angolo camerulare può essere indicato eseguire un iridotomia YAG laser. Il laser riesce ad eseguire un piccolo forellino alla radice dell'iride senza necessità di eseguire un intervento chirurgico.
In questo modo, l'umore acqueo prodotto dai corpi ciliari, può facilmente raggiungere il trabecolato, senza generare una spinta in avanti dell'iride, che potrebbe a sua volta causare la chiusura dell'angolo camerulare.
Nei pazienti nei quali non è possibile raggiungere dei soddisfacenti valori pressori con i trattamenti medici, e parachirurgici, oppure quando per varie ragioni queste terapie non sono praticabili, è indicato adottare provvedimenti chirurgici.
Esistono interventi che aumentano la filtrazione dell'umore acqueo (trabeculotomia), che creano una nuova via di deflusso dell'umore acqueo (trabeculectomia, sclerectomia profonda, viscocanoalostomia, ciclodiastasi con filo a ponte, ecc), ed interventi che riducono la produzione di umore acqueo distruggendo i corpi ciliari che lo producono (ciclocriotrattamento, ciclofotocoagulazione laser, ciclodiatermia).
L'intervento più frequentemente eseguito, e quello sperimentalmente più collaudato è la trabeculectomia sec.Cairns.
L'intervento consiste nella rimozione di un tassello di trabecolato che consente una comunicazione diretta tra la camera anteriore ed il canale di Shlemm. Viene infine creata una "bozza" di filtrazione sottocongiuntivale dell'umore acqueo.
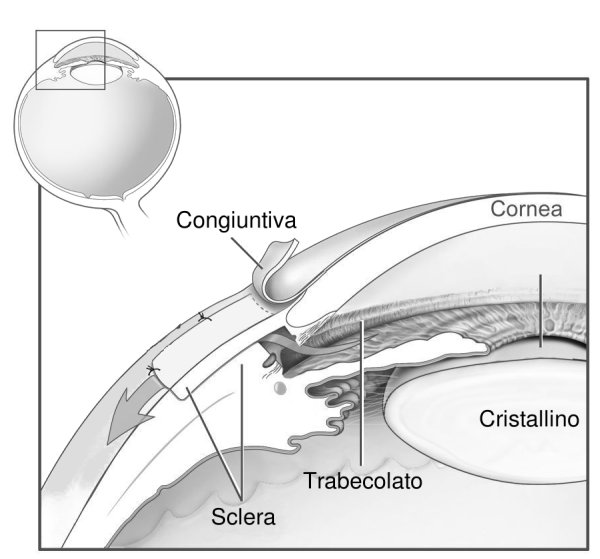
Rappresentazione schematica di un occhio sottoposto ad intervento di trabeculectomia:
viene rimosso un tassello di trabecolato, e creata una nuova via di deflusso dell'umore acqueo, sotto uno sportello di sclera, fino a raggiungere lo spazio sottocongiuntivale.
L'umore acqueo defluisce sotto la congiuntiva.
Purtroppo alcuni di questi interventi hanno percentuali di successo anche molto lontane dal 100% (soprattutto nel lungo termine), e talvolta sono gravati da complicanze anche gravi.
Il decorso postoperatorio è infine meno prevedibile rispetto ad interventi oculistici per altre patologie.